资讯分类
识别脆弱人群,实现精准治疗,是新冠患者救治的关键丨奇点深度
来源:人气:0更新:2022-06-28 13:12:10
原标题:识别脆弱人群,实现精准治疗,是新冠患者救治的关键丨奇点深度

新冠病毒已经肆虐了两年半了。先给大家分享两组数据。
据世界卫生组织(WHO)统计,截至2022年6月16日,全球累计确诊新冠肺炎病例超过5.35亿例,累计死亡病例超过631万例。截至2021年12月31日,全球累计确诊新冠肺炎病例超过2.87亿例,累计死亡病例超过544万例[1]。
把两组数据相减我们可以发现,在奥密克戎变异株流行期间,全球确诊人数几乎翻倍,奥密克戎的传播能力可见一斑;与此同时,全球死亡人数增加了87万,为前两年累计死亡人数的16%,奥密克戎变异株的毒性弱了。
 ▲ WHO统计的全球确诊和死亡数据图[1]
▲ WHO统计的全球确诊和死亡数据图[1]
然而,毒性降低并不代表奥密克戎变异株“人畜无害”。在不到半年的时间里,还是导致了超过87万人的死亡。
在奥密克戎变异株传染性增加,导致的感染人数激增的情况下,我们究竟如何才能在不增加医疗系统负担、不浪费有限的医疗资源的同时,尽可能地挽救更多的生命?
奥密克戎,不能小看
本月初,来自加州大学伯克利分校和凯撒医疗机构的研究人员在著名期刊《自然·医学》上发表了一篇重要研究成果。
他们对比了2021年12月15日到2022年1月17日期间,奥密克戎变异株感染者和德尔塔变异株感染者的临床数据。经多变量调整后,他们发现与德尔塔变异株相比,奥密克戎变异株感染者有症状性住院、接受ICU治疗、需要机械通气和死亡的风险,分别下降了41%、50%、64%和79%[2]。
尤其值得一提的是,以上这些数据的降低不能用患者的感染史解释,而且那些没有接种疫苗的感染者住院风险和死亡风险下降幅度更明显,分别达到了60%和86%,下降幅度甚至高于总体人群[2]。
需要指出的是,接种疫苗对不同感染不同变异株的保护作用不同,两针mRNA疫苗降低奥密克戎变异株感染重症风险的保护效力为49%,对于德尔塔变异株感染,这一数据为83%;如果是接种三针mRNA疫苗的话,这组数据分别为57%和86%。[2]。
这些数据明明白白地告诉我们:疫苗对奥密克戎变异株的保护作用降低了,但是奥密克戎变异株的毒性也真的大幅降低了!
然而,毒性降低后的奥密克戎变异株也不是好相处的。因为另一个不争的事实是,奥密克戎变异株的传播能力变得更强了。
今年4月份美国疾病控制与预防中心(CDC)发布的一份血清学研究数据就是明证。这个研究发现,在2021年12月至2022年2月期间,美国新冠感染的总体血清流行率从33.5%增加到57.7%[3]。看看下图的曲线不难发现,奥密克戎变异株的传播速度比它的“前辈们”快多了。
 ▲ 美国新冠感染血清学研究[3]
▲ 美国新冠感染血清学研究[3]
一方面是毒性降低带来的住院和死亡率下降,另一方面是传染性强带来的感染人数暴增。二者相互作用的结果是什么呢?
美国CDC发布的2020年-2022年因新冠感染住院[4]和死亡[5]数据,让我们看到了奥密克戎变异株的真容。
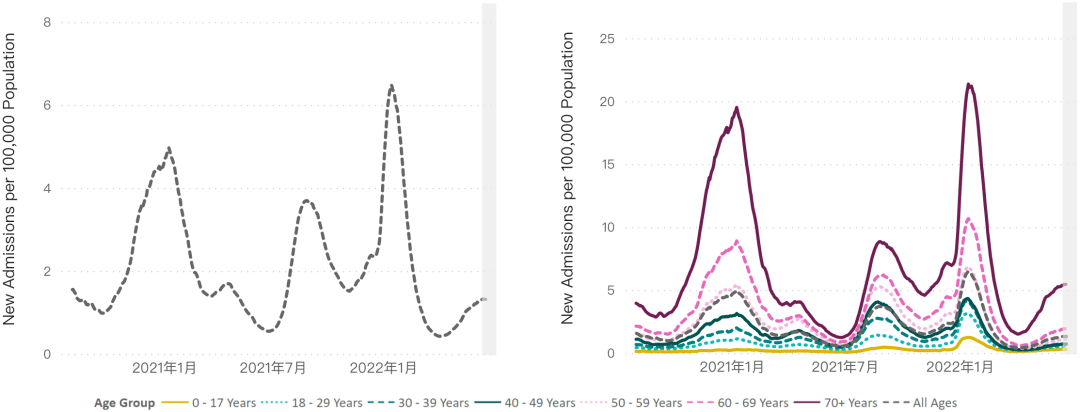 ▲ 美国新冠感染者住院变化图[4]
▲ 美国新冠感染者住院变化图[4]
从上图可以看出,在近一两个月,美国新冠感染者住院人数又开始增加了,这主要是因为奥密克戎BA.4和BA.5正在美国引发新一波新冠疫情。总的来说,在奥密克戎变异株大流行期间,奥密克戎变异株导致的住院和死亡人数和它的前辈们旗鼓相当。
难怪加州大学伯克利分校和凯撒医疗机构的研究人员在论文末尾提醒我们[2]:即使奥密克戎变异株感染的严重程度较低,它也能带来较高的绝对数量的住院和死亡。要知道,社区的高感染率已经使美国和其他一些地区的卫生保健系统不堪重负了。
分级治疗,是应对之策
为了应对奥密克戎变异株在全球范围内的大流行,三个月前国家卫生健康委员会办公厅和国家中医药管理局办公室发布了《新型冠状病毒肺炎诊疗方案(试行第九版)》(以下简称第九版《诊疗方案》)[6]。
与上一版相比[6],第九版《诊疗方案》的一个重大更新是,首次提出了新冠病例分类收治的策略。具体来说是:轻型病例实行集中隔离管理,做好对症治疗和病情监测,如果患者病情加重,再转到定点医院治疗;普通型、重型、危重型病例和有重型高危因素的病例,在定点医院集中治疗。这一举措必然会减轻我国医疗系统的压力。
 ▲ 新冠病毒电镜图(图源:NIAID-RML)
▲ 新冠病毒电镜图(图源:NIAID-RML)
另一大更新是,第九版《诊疗方案》还彻底改写了新冠肺炎的抗病毒治疗策略。由于临床证据不足,上一版推荐的所有抗病毒药物(α-干扰素、利巴韦林、磷酸氯喹和阿比多尔)全部被删除。同时推荐Paxlovid(奈玛特韦片/利托那韦片组合包装)治疗发病5天以内的轻型和普通型,且伴有进展为重型高风险因素的成人;推荐长效中和抗体组合安巴韦单抗/罗米司韦单抗用于轻型和普通型,且伴有进展为重型高风险因素的成人和青少年(12-17岁,体重≥40kg)患者。
从以上两个更新不难看出,从轻型和普通型感染者中识别出有病情加重风险的感染者,对于减少因感染新冠病毒导致的重症及死亡至关重要;尤其是在感染人群总数较大,且抗病毒药物以及重症医疗资源相对不足的情况下。
就在上个月中旬,复旦大学余宏杰课题组发现,在不实施大规模严格的非药物干预措施和不使用抗新冠病毒药物的情况下,奥密克戎变异株会导致ICU需求量的峰值是供给量的15.6倍,甚至会导致超155万人死亡。
不过,他们还探索了采取单一类别干预措施对缓解我国奥密克戎变异株流行所致疾病负担的影响,发现提高60岁以上老年人的疫苗接种率、广泛使用抗新冠病毒药物,以及实施严格的非药物干预措施(NPIs)可显著降低住院、进ICU和死亡的人数[7]。
 ▲ 单一干预措施的影响[7]
▲ 单一干预措施的影响[7]
基于以上研究结果,研究人员建议,应该综合采用疫苗接种、抗新冠病毒药物和非药物干预措施,尤其是要尽快提高60岁及以上人群的疫苗接种率,并储备充足的抗新冠病毒药物以保护脆弱人群;否则,就需要维持相当强度的非药物干预措施[7]。
那如何识别出这些高危感染者呢?
第九版《诊疗方案》圈出了六类高危人群和五个病情恶化预警指标[6],据此就可以初步筛选出那些有进展到重症风险的人群。
 ▲ 高危人群和恶化指标[6]
▲ 高危人群和恶化指标[6]
实际上,早在新冠疫情爆发之初的2020年5月,广州医科大学附属第一医院等单位的研究人员就基于2300名新冠感染者的数据,设计了一个包含10个风险因素,预测感染者进展为重症的风险评分标准(COVID-GRAM)[8]。
基于这个评分标准,临床医生可以将感染者分成三组:低危组,中危组和高危组。其中高危组感染者进展为重症的风险最高,应最先得到治疗。
 ▲ COVID-GRAM评分规则[8]
▲ COVID-GRAM评分规则[8]
去年4月份,天津医科大学第二医院和香港城市大学的研究人员,基于香港和武汉的新冠患者数据,也构建了一个评分模型(包含36个风险因素),可以准确判断哪些感染者发展成重症的风险更高(AUC:0.86-0.89)[9]。
值得一提的是,美国国立卫生研究院(NIH)发布的新冠肺炎的治疗指南里,也明确了医疗资源不足的情况下,新冠感染者治疗的优先级[10]。
这份指南基于感染者的年龄、疫苗接种状态、免疫状态和临床风险因素这四个因素,确定了新冠感染者接受抗病毒治疗的优先级,其中一级感染者优先级最高。这个分级方式也有一定的借鉴意义。
 ▲ NIH的分级规则[10]
▲ NIH的分级规则[10]
截止发稿前,我国有两款治疗新冠的抗病毒药物:小分子Paxlovid(奈玛特韦片/利托那韦片组合包装)和长效中和抗体组合安巴韦单抗/罗米司韦单抗。从前文以及我们之前推送的文章可以得知,使用中和抗体受到的限制相对更少,适用人群相对较广。
例如,不推荐将Paxlovid用于合并重度肝肾功能不全(eGFR<30ml/min,或Child-pugh C级)的患者;也不推荐将Paxlovid与高度依赖CYP3A进行清除,且其血浆浓度升高会导致严重和/或危及生命的不良反应的药物联用[11],而中和抗体不受这些限制。
那有没有专门针对中和抗体使用优先级的评估原则呢?
中和抗体如何分配,Mayo Clinic有一招
2020年底,多款抗病毒中和抗体药物获得FDA的紧急使用授权(EUA),用于新冠肺炎治疗。然而,由于药物供应不足,且当时的美国医疗机构已经因新冠疫情不堪重负,亟需从感染者中筛选出最需要治疗的感染者。
为了解决这个难题,妙佑医疗国际(Mayo Clinic)组建了一个多学科单克隆抗体治疗(MATRx)计划团队,探索中和抗体使用的优先级,最终开发了一个单克隆分配筛选评分(MASS)系统[12]。MASS评分包括8个指标,以及对应1-3分的评分。
 ▲ MASS评分规则[12]
▲ MASS评分规则[12]
MATRx计划团队成员发现,MASS评分越高的感染者住院率越高。他们还认为,所有MASS≥1的感染者都有资格接受单抗的治疗。不过在医疗资源有限的情况下,MASS评分越高的患者,进展成重症的风险就越高,因此他们接受单克隆抗体治疗的优先级也越高[13]。
甚至有研究发现,当MASS≥4的时候,使用单抗的效益非常大,要预防1次住院需要治疗的人数仅为4,也就是说对于MASS评分在4分或以上的患者,每治疗4名,即可减少一次疾病加重入院,可大幅降低医院负担及医疗费用;而在MASS=0的群体中,预防1次住院需要治疗的人数多达255[14]。
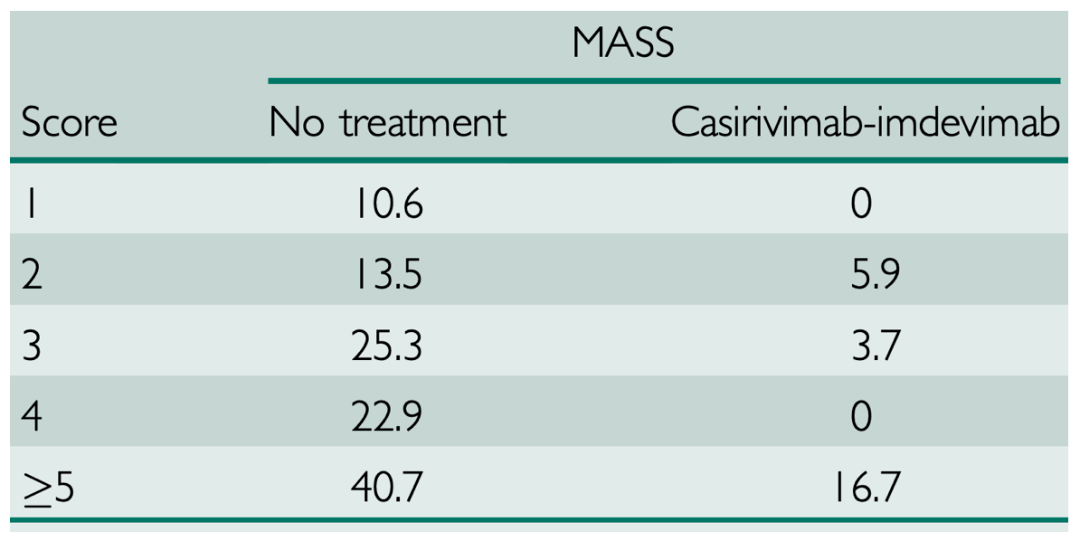 ▲ MASS评分越高,28天的全因住院率越高[13]
▲ MASS评分越高,28天的全因住院率越高[13]
需要指出的是,妙佑医疗国际的MASS评分是在奥密克戎变异株流行前推出的,对于毒性更低的奥密克戎变异株流行,且普遍接种疫苗的大背景下,这些评分系统是否仍然适用,还需要进一步研究。
这也提醒科学家们,需要尽快开发基于奥密克戎变异株数据及人群免疫背景的新临床评分系统,以便能精准筛选出需要尽早开展抗病毒治疗的感染人群,最终达到降低患者死亡风险,减轻医疗负担,同时降低医疗开支及资源浪费的目的。
不过,近期我国第九版《诊疗方案》和美国NIH的新冠治疗指南,都是在奥密克戎变异株流行期间更新的,而且两个指南都指出年龄75岁以上,未接种疫苗,免疫功能缺陷(如艾滋病患者、长期使用皮质类固醇或其他免疫抑制药物导致免疫功能减退状态),有基础疾病(心脑血管疾病、慢性肺部疾病、糖尿病、慢性肝脏、肾脏疾病、肿瘤等)的患者风险高。因此,在新的评分系统出现之前,基于这两部指南,也可以在一定程度上指导感染奥密克戎变异株患者的治疗。
总的来说,奥密克戎变异株流行期间,虽然病毒毒性降低,但感染能力更强,在感染总人数大幅增加的情况下,需要住院治疗的感染者总数并不比其他变异株少。
在感染人数增加,医药资源紧缺且运输的不便的情况下,以MASS为代表的评分系统,可以从众多感染者中筛选出最需要治疗的患者,这不仅有效降低重症和死亡风险,还可以提高医疗资源分配的效率,大大缓解医疗系统的负担。
参考文献:
[1].https://covid19.who.int/
[2].Lewnard JA, Hong VX, Patel MM, Kahn R, Lipsitch M, Tartof SY. Clinical outcomes associated with SARS-CoV-2 Omicron (B.1.1.529) variant and BA.1/BA.1.1 or BA.2 subvariant infection in southern California. Nat Med. 2022. doi:10.1038/s41591-022-01887-z
[3].Clarke KE, Jones JM, Deng Y, et al. Seroprevalence of Infection-Induced SARS-CoV-2 Antibodies — United States, September 2021–February 2022. MMWR Morb Mortal Wkly Rep 2022;71:606-608. DOI: mac://dx.doi.org/10.15585/mmwr.mm7117e3.
[4].https://covid.cdc.gov/covid-data-tracker/#new-hospital-admissions
[5].https://covid.cdc.gov/covid-data-tracker/#trends_dailydeaths
[6].mac://www.gov.cn/zhengce/zhengceku/2022-03/15/5679257/files/49854a49c7004f4ea9e622f3f2c568d8.pdf
[7].Cai J, Deng X, Yang J, et al. Modeling transmission of SARS-CoV-2 Omicron in China. Nat Med. 2022. doi:10.1038/s41591-022-01855-7
[8].Liang W, Liang H, Ou L, et al. Development and Validation of a Clinical Risk Score to Predict the Occurrence of Critical Illness in Hospitalized Patients With COVID-19. JAMA Intern Med. 2020;180(8):1081-1089. doi:10.1001/jamainternmed.2020.2033
[9].Zhou J, Lee S, Wang X, et al. Development of a multivariable prediction model for severe COVID-19 disease: a population-based study from Hong Kong. NPJ Digit Med. 2021;4(1):66. doi:10.1038/s41746-021-00433-4
[10].https://www.covid19treatmentguidelines.nih.gov/overview/prioritization-of-therapeutics/
[11].https://www.aap.org/en/pages/2019-novel-coronavirus-covid-19-infections/clinical-guidance/outpatient-covid-19-management-strategies-in-children-and-adolescents/
[12].Ganesh R, Philpot LM, Bierle DM, et al. Real-World Clinical Outcomes of Bamlanivimab and Casirivimab-Imdevimab Among High-Risk Patients With Mild to Moderate Coronavirus Disease 2019. J Infect Dis. 2021;224(8):1278-1286. doi:10.1093/infdis/jiab377
[13].Razonable RR, Ganesh R, Bierle DM. Clinical Prioritization of Antispike Monoclonal Antibody Treatment of Mild to Moderate COVID-19. Mayo Clin Proc. 2022;97(1):26-30. doi:10.1016/j.mayocp.2021.11.017
[14].Bierle DM, Ganesh R, Tulledge-Scheitel S, et al. Monoclonal Antibody Treatment of Breakthrough COVID-19 in Fully Vaccinated Individuals with High-Risk Comorbidities. J Infect Dis. 2022;225(4):598-602. doi:10.1093/infdis/jiab570


责任编辑:
最新资讯
- • 今日头条最赚钱的7种方式,你知道吗?
- • 今日头条:3名中国公民在巴以冲突中不幸遇难,2人失联
- • 今日数据精选:2023年度票房榜前十均为国产电影;考研报名人数已连涨8年
- • 儿童性交易?这电影尺度才是今年最大
- • 韩国女星裴涩琪为艺术献身之作《夜关门:欲望之花》
- • 浙江卫视 终于出了一部好综艺
- • 《奔跑吧生态篇》昆明开录,张真源、孟子义、蔡文静新加盟
- • 《现在就出发》:没有边界感的综艺能好看?
- • 热门综艺重磅官宣新成员,网友心碎不已!快乐源泉被堵塞了吗?
- • 内娱综艺上半年最大赢家,竟然是这10位!!!!
- • 是谁还没有上脚新款Samba!!!!
- • 无敌综艺大狂欢!让你目瞪口呆的5档节目!
- • 5部优秀国产战争电影 都以不同的方式展现了战争残酷 引发观众思考
- • 你看过吗?中国票房最高的10部电影#中国电影票房
- • TOP250部电影推荐TOP201-249
- • 多部华语电影在韩展映,《漫长的季节》再获国际大奖
- • 今年最强爽片,分分钟颅内高潮
- • 韩国限制级电影,全程不敢睁开双眼
- • 《浪姐5》即将开播,曝光一份豪华邀请名单,网友:期待值爆棚
- • 蔡文静将接替baby录制《跑男》11月昆明录制综艺